کاردرمانی در نوزادان نارس
در سال هاي اوليه زندگي،ارتباطات فيزيکي و لمسي نقشي اساسي در تأمين نيازهاي بيولوژيکي انسان دارد.نوزادان تازه متولد شده بطور پيوسته در معرض تجارب حسي دروني و بيروني هستند که آنها را درک مي کنند و نمي توانند آنها را بطور کامل کنترل کنند يا تغيير دهند.بخاطر عدم تکامل رشد مغز،نوزادان توانايي تشخيص کمي داشته و نمي توانند احساس خود را توجيه کرده و احساسات خود را در ارتباط با اين تجارب کنترل نمايند.نوزادان به کسي وابستگي دارند که اين تجارب جديد را معني دار کرده وبه آنها در خودتنظيمي احساس شان کمک کند.والدين،عمدتا از طريق لمس و ارتباطات فيزيکي نيازهاي آنها را تأمين کرده و همچينين از طريق ايجاد تعادل بين تحريک و آرامش بعنوان يک عامل کاتاليزور در پروسه خودتنظيمي کودک عمل مي کنند.
از طريق اين تجارب نگه دارنده،آرامش دهنده يا تحريکي،کودک تازه بدنيا آمده ياد مي گيرد که چگونه خودش احساساتش را تنظيم نمايد.
کيفيت اين ارتباطات لمسي و فيزيکي اوليه تأثير زيادي بر توانايي خودتنظيمي فرد خواهد داشت.تحريکات عاطفي،آرامش دهنده و مثبت،به کودک اجازه ميدهد که ظرفيت سلامت،عملکرد و خودتنظيمي خود را ارتقاءدهد.اين مسئله باعث ايجاد نتايج و عواقبي در بزرگسالي خواهد شد.افراد بعدها در زندگي خواهند توانست که حالت احساس خود را تغيير دهند و شدت احساسات خود را تنظيم نمايند.حالت عکس هم ممکن است اتفاق بيفتد.يعني زماني که تحريکات لمسي و مثبت وجود نداشته باشند،اختلال عملکرد خود تنظيمي بوجود خواهد آمد.نتايج بلند مدت آن عدم توانايي جهت خود تنظيمي هم از نظر سايکولوژيک و هم سايکوفيزيولوژيک است.اين مسئله بعدا حالت افزايش يا کاهش برانگيختگي را در بزرگسالي ايجاد خواهد کرد يا ممکن است بيماري هاي ذهني و سايکوسوماتيک را ايجاد کند.
اثرات ارتباطات فيزيکي بر روي خودتنظيمي و انگيختگي نمي تواند به آساني با چيزهاي ديگر جايگزين شود

Harlow اين مسئله را در بچه ميمون ها نشان داد.به ميمون ها اجازه داده شد که بتوانند از 2 مادر جانشين بصورت انتخابي،تغذيه خود را انجام دهند.يکي از مادرها از جنس سيم و ديگري از جنس پارچه بود.بعضي ميمون ها از مادر نيابتي سيمي و بعضي ديگر از مادر نيابتي پارچه اي تغذيه کردند.در هنگام مواجهه با دستيرس،ميمون هاي دسته دوم به مادر پارچه اي خود پناه مي برند و پارچه را در مقابل در بدن خود مي گرفتند.اين ارتباط فيزيکي روي ميمون هاي جوان يک اثر آرام بخش داشت.همچنين با نگاه کردن به اشيايي که قبلا انها را ترسانده بود،ميمون هاي جوان سعي مي کردند به مادر پارچه اي که نسبت به کف قفس سردتر بود پناه ببرند.اين مطالعات نشان دادندکه رفتار ارتباطي ميمون هاي جوان در مقابل مادران نيابتي براي برآوردن نيازهاي مربوط به گرسنگي و گرما نيست بلکه براي تأمين نياز غريزي به آرامش و تحريکات لمسي است.رفتارهاي مشابهي نيز در نوزاد انسان مشاهده مي شود که باعث ميشود نوزادان والدين خود را بغل کنند.همانند ميمون هاي جوان،نوزاد انسان هم اين نياز خود را از طريق يک پتو يا يک عروسک نرم جايگزين مي کند.

Reite کسي است که اثرات لمس،ارتباط و سلامتي را در پستانداران بررسي نموده،بيان کرده که لمس بعنوان يک سيگنال تحريک کننده که قادر به برانگيختن عکس العمل هاي پيچيده است،
در مراحل اوليه زندگي،که ارتباط از طريق لمس هنوز ايجاد نشده است،شکل غريزي لمس را بصورت خالصتري مشاهده کرد.نوزادان نارس از تحريکات طبيعي نوازادان بالغ و فول ترم در رحم بي نصيب مي شوند و در هنگام تولد در يک محيط مکانيکال غريبه قرار داده مي شوند.ميتوان نشان داد که چگونه ايجاد تحريکات لمسي ميتواند روي رشد و بهبود کودک اثر گذار باشد(وقتي که با گروه کودکاني که تحريکات لمسي را دريافت نکرده اندمقايسه مي شوند).بعضي از اين تغييرات از نظر فيزيولوژيکي شديد است.نوزاداني که از استروک ملايم،ماساژ يا حرکات پاسيو اندام بهبود مند بوده اند،افزايش سريع وزن داشتند.اين کودکان نياز به ساپورت اکسيژني کمتر و تعداد گلبول هاي قرمز بيشتري داشتند.هم چنين نشان داده شده که لمس دوره هاي قطع تنفس را کاهش مي دهد.بطور کل نوزادان نارس که تحريکات لمسي دريافت نموده اند فعالتر و هوشيارترند و پيشرفت رفتاري خوبي داشتند،و در مقايسه با نوزاداني که از تحريکات لمسي بهره مند نبوده اند دوره کوتاهتري در بيمارستان بستري بودند.
همچنين ميتوان نياز غريزي به ارتباطات لمسي را در بچه هاي بزرگتر ديد.در اين جا مطالعات متفاوت است.اين مطالعات عدم بهره مندي کودکان از تحريکات لمسي در مراحل بچگي و اثرات آن بر روي رشد سايکوفيزيولوژيک را بررسي کرده اند.کودکان محروم از تحريکات لمسي قواي ذهني کمي داشتند و رشد فيزيکي کمتري داشتند(براي مثال کم وزن بودند) و نيز عود عفونت،بيماري و حوادث در آنها بيشر است و احتمال بروز بيماريهاي رواني آنها بيشتر و ميزان مرگ و مير آنها نيز بيشتر خواهد شد.افزايش سرعت مرگ و مير و در نتيجه محروميت از تحريکات لمسي در پرورشگاه هايي که حتي بچه ها را در وضعيت تغذيه اي و بهداشتي خوبي پرورش ميدهند ثبت گرديده است.با اين حال،اين بچه ها هرگز از ارتباطات لمسي برخوردار نيستند (اين بچه ها در مقايسه با بچه هاي خياباني هم شانس بقاي کمتري دارند).در مقابل بچه هايي که ارتباطات لمسي مثبت را تجربه کرده اند IQ (ضريب هوشي)بالاتري خواهند داشت،و کمتر گريه مي کنند و بيشتر مي خندند و تست هاي مربوط به رشد و تکامل را بهتر انجام ميدهند.جاي تعجبي نيست که در بچه ها تماس و ارتباط لمسي با غذا دادن به بچه يکي تلقي مي شود،زيرا اينکار براي رشد و تکامل کودک از اهميت زيادي برخورداراست.
اثرات ماساژ روي مسيرهای حرکتي
در هنگام انجام درمان براي بيماراني که تحت استرس قرار دارند،عضلات حساس و سفت بتدريج در طي درمان نرمتر مي شوند.اين تغيير تون عضلاني ماهيتا بصورت سايکوموتور است و عمدتا بخاطر پاسخ هاي آرام سازي عضلات از طريق سيستم ليمبيک نسبت به لمس است..در نوزادان نارس،استفاده از تحريکات لمسي منجر به ايجاد حرکات نرمتر و کاهش حرکات پرشي،و ايجاد بلوغ حرکتي بدون افزايش تون شده است.در کودکان بيش فعال،ماساژ منجر به کاهش حالتهاي هيجاني و بهبود تون عمومي عضلاني شده است.مشخص شده که استفاده ازماساژ در کودکان فلج مغزي باعث کاهش اسپاسيتي ميشود.پس ميتوان نتيجه گرفت که هوشياري و شناخت براي ايجاد اين اثرات سايکوموتور حتما ضروري نيست.استفاده از تحريکات لمسي حتي درافراد با سطح شناختي پائين هم ميتواند پاسخ هاي آرام سازي ايجاد نمايد.در يک نوع آنومالي که کودک فقط يک نيمکره مغزي را دارد ولي داراي سيستم ليمبيک سالم است،بسياري از رفتارهايي که از اين سيستم ناشي مي شوند مثل گريه هنگام مواجه با ديسترس،هنوز وجود دارند.وقتي نوزاد گريه مي کند،نوازش ملایم باعث ايجاد آرم شدن عضلاني و قطع گريه گريه کودک مي گردد.اين مسئله نشان ميدهد که اثرات استفاده از ماساژ نياز به هوشياري ندارد بلکه اين پاسخ ها ميتواند در بخش هاي تحتاني سيستم عصبي يکپارچه شود.با اين بايد توجه داشت که هر چند در مثال اخير ايجاد پاسخ ها بدون دخالت مراکز بالاتر صورت گرفته است،باعث ايجاد تنظيم دقيق حالتهاي احساسي گوناگون ميگردد.وبدين گونه است که تجارب قبلي افراد روي فعاليت سيستم ليمبيک اثر مي گذارد.اين مسئله ميتواند منجر به ايجاد دامنه وسيعي از پاسخ ها شود.بهمين خاطر تجارب لمسي قبلي فرد در چگونگي پاسخ دادن به درمان موثر است.
تحريک پروپريوسپتيو-وستيبولار
اين موضوع را مي توان از روي افزايش وزن،فرکانس دفع و تخليه،کاهش فرکانس آپنه،کاهش ضربان قلب،حرکات نرم تر و موزون تر و رفتارهاي تکامل يافته تر ونيز کاهش علايم حساسيت پذيري و افزايش تون درک کرد.در کودکان بيش فعال ،اين تحريکات باعث کاهش تحريک پذيري و تون عمومي مي گردد.کودکي که از ا ين تحريکات محروم ا ست ممکن است حتي بطور مناسبي گريه نکند.گاهي اوقات کودک در ا ثر کمبود اين تحريکات،حرکاتي مثل تکان دادن مداوم بدن خود را انجام ميدهد.اين رفتار اغلب در کودکاني که از نعمت مادر و محبت محروم مانده اند ديده مي شود.
ماساژکاردرمانی درنوزادان نارس، موجب افزايش وزن آنها گرديده است.مکانيسم بيولوژيک مسئول اين افزايش وزن ممکن است به خاطر افزايش تون پاراسمپاتيک و در نتيجه افزايش انسولين (هورمون جذب مواد غذايي)باشد.مشخص شده که اين افزايش وزن در ظرف کمتر از 5 روز استفاده از ماساژ اتفاق افتاده است.اين نوزادان اغلب فعالتر و هوشيارترند و افزايش تکامل رفتاري را نشان ميدهند.در نوزادان نارس و نابالغ،تحريکات لمسي نياز به اکسيژن را کاهش و تعداد سلولهاي خوني آنها را افزايش داده است.همچنين استفاده از تحريکات لمسي تعداد حملات آنپه را کاهش داده،فرکانس اجابت مزاج را بهبود بخشيده و فرکانس براديکاوري را نيز کاهش داده است.در کودکان مبتلا به درماتيت،ماساژ درماني همه شاخص هاي مربوط به پوست را بهبود داده است از جمله :قرمزي،سختي و سفتي پوست،پوسته پوسته شدن و خارش پوست.
در آرتريت روماتوئيد جوانان درد وسفتي صبح گاهي و نيز سطح هورمون کورتيزول راکاهش داده است.همه اين اثرات لمس احتمالا به خاطر ترکيبي از پاسخ هاي اتونوميک و نورواندوکراين است.
تحريک حسي عمقي باعث ايجاد آرامش دروني مي گردد:مثلا ريلکس شدن عضلات در هنگام انجام تکنيک هاي اکتيو،حس حرکت کامل در تکنيک هاي حرکات پاسيو،آرام سازي عضلاني و مفصلي بدنبال استرچينگ.
اين آرامش درست شبيه همان آرامش است که بعد از فعاليت هاي فيزيکي ،بطور مثال استرچينيگ عضلات در ورزش يوگا،فضاي دروني بدن را در Tai-chi ،حس شادابي و نشاط در دونده ها و لذت هنگام رقص،ايجاد مي شود.اين آرام سازي حرکتی را ميتوان در اوان کودکي جستجو کرد.حرکاتي نظير خزيدن،غلتيدن،نشستن و بدست گرفتن اشياء،همگي همراه با آرامش انجام مي شوند.kulk و همکاران مطرح نموده اندکه حرکات اکتيو نوزادان در واقع ابزاري براي بيان احساسات و آزاد کردن تانسيون است.فعالتيت هاي حرکتي درست همانند ديگر نيازهاي بدن از جمله دفع،خوردن نيازهاي جنسي داراي کيفيت دوره اي است.آرامش و رضايت زماني بدست مي آيد که فرد از طريق حرکت و آزاد کردن تانسيون(کشیدگی عضله)،نيازهاي خود را دنبال کند.(در پی افزایش تانسیون عضله، باعث تحریک فیبرهای حسی گروه Ib میگردند و زمانی که این تحریکات به میزان بالایی شدت یابد، از تانسیون بیشتر عضلات جلوگیری میکنند)

(((بخش بروز رسانی شده در تاریخ 7 شهریور 97)))
فقر حسی در مقابل تحریک :
تغییر تئوریها در مورد تحریک حسی درNICU نیز باعث تسهیل ورود کاردرمانها به بخش مراقبتهای ویژه شده است. درک تحول و تفکر در مورد تحریک در NICU، همانطور که در زیر آمده، به درمانگرهای جدید نوزادان کمک میکند بهتر پیشرفت کنند.
1) تحریک جزئی: مراقبت های ویژه در دهۀ 1940 و 1950، با تحریکات جزئی بودند. در این مراکز نور کم، محیط آرام و محدودیت در ورود خانواده ها و حتی پزشک رعایت میشد.
2) تئوری فقر حسی:با کمبود محرک دراین بخشها پرستاری به سرعت تئوری فقر حسی در دهۀ 1960 و 1970 مطرح شد. نوزادان در NICU گمان میگردید که از نظر رشدی در معرض خطر هستند زیرا از حواس نرمال که به طور طبیعی در رحم یا در خانه بعد ازتولد اتفاق میافتاد، محروم بودند.
3) برنامه های تحریک حسی: طرفداران فقر حسی از ارائه یک رژیم تحریکات حسی برای همه دفاع میکردند. این برنامه های تحریکی مکمل، معمولاٌ شامل ماساژ، لمس کردن ها، دامنۀ حرکت پسیو، داده های وستیبولار یا داده های شنوایی بود. نگرانی ها این بود که تحریک خارجی زیاد ممکن است برای نوزادان با شرایط با ثبات و بزرگتر سودمند باشنداما برای نوزادان ضعیف احتمالاً پراسترس خواهد بود. پاسخهای رفتاری هر نوزاد در مطالعات این دوره گزارش نشده بود.
4) تئوری overload حسی: مدل فقر حسی از دانش و تکنولوژی آن زمان به درستی استفاده نکرده بود و با افزایش تحریکات نامنظم، نوزادان را در NICU آشفته کرده بود. بخش مراقبتهای ویژه وسیعتر و روشنتر از قبل و اتاقها با مانیتوهای پرسروصدا و تجهیزات پر شده بودند.
تکنولوژی افزوده شده پرسنل بیشتری نیاز داشت که در بخش مکرر کودک را handling میکردند و شدت سروصدای کلی و سطح فعالیت را در بخش افزایش داده بودند. تئوی overload حسی که در دهۀ 1970 شروع به پدیدار شدن کرد، مطرح نمود که نوزدان NICU تحت بمباران ثابتي از محرکهای نامناسب هستند.
ماساژ نوزاد
منطقی به نظر میرسد که تحـریک حسی با سیستمهای حسی مانند حـس لمس شروع شود.
ماساژ که حس لامسه را ایجاد میکند و استرس را در سایرین کاهش میدهد، به طور فزایندهای به عنوان یک مداخلۀ درمانی برای افزایش رشد و پیشرفت نوزاد نارس و نوزادان کم وزن در NICU توصیه شده است. ملاحظات عمده شامل این مطالب میشود.
■ ماساژ یک هنر و یک علم است، بهترین شکل انجام آن با مراقبی است که به طور مناسب تکنیک ماساژ نوزاد، احتیاطات و نشانههای هشدار دهنده را آموزش دیده باشد. مراقب میتواند (و باید) به والدین هم بیاموزد.
■ مانند هر نوع تحریکی، درمانگر باید خیلی در مقابل پاسخهای فیزیولوژیک و رفتار عصبی نوزاد گوش به زنگ باشد و مطابقاً handling را اصلاح کند.
■ ماساژ در NICU شامل لمس آرام اما محکم (نه لمس سبک) است که مطابق با پاسخ نوزاد داده میشود (یا متوقف میشود)
■ ماساژ سنتی میتواند از نظر فیزیولوژیک استرسزا باشد و از نظر رفتاری آشفتگی برای نوزادان نارس جوانتر در حدود 32 هفته PCA یا آنهایی که هنوز از نظر پزشکی ثبات ندارد، ایجاد کند. این نوزادان جوانتر یا ضعیف ممکن است خیلی از لمس ملایم در یک قنداق سود ببرند.
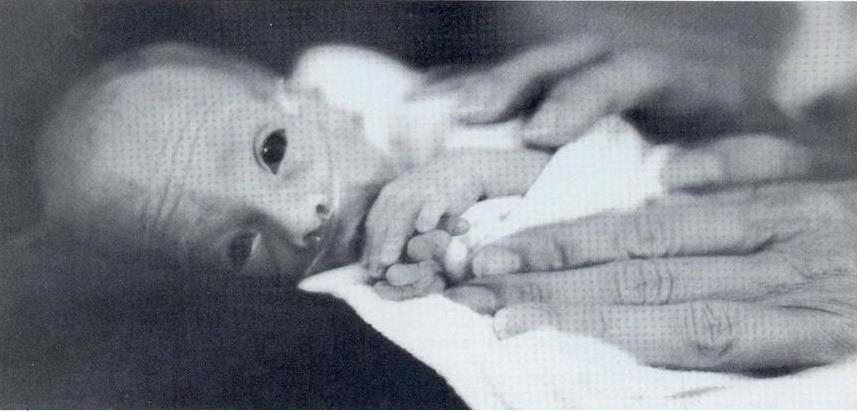
فواید ماساژدر کاردرمانی نوزاد ان
■ شامل: افزایش وزن، کاهش استرس، بهبود هوشیاری و سطوح فعالیت، بالا بردن رتبه های پیشرفتی Brazelton، کیفیت خواب، زودتر مرخص شدن از بیمارستان و افزایش وابستگی والدین به نوزاد میشود.
تحریکات شنوایی
استفاده کردن از تحریک شنوایی به صورت مکمل در NICU که در حال حاضر مطالعات کلینیکی برای درنوزاد نارس وجود ندارد. میزان سروصدا در NICU بیش از میزان توصیه شده است. نوزادان نارسی که کمتر از 34 هفته PCA سن دارند، احتمالاً فقط به دلیل بودن در NICU درون داد شنوایی کافی را دریافت میکنند و ممکن است با محرکهای شنوایی اضافه بیشترتحریک شوند.
ضربـان قلب مادر بسیار آرامش بخش و آشنا است، به این دلیل که نوزاد درون رحم این صدا را میشنود، اماضربان قلب مادر به روشنی ممکن است برای جنین شناور در مایع آمینوتیک مشخص نباشد.صدای انسان صدای مناسبتری برای نوزاد است که میتواند برای نوزاد نارس تحریک ایجاد کند
تحریک شنوایی در NICU را میتوان در زیر خلاصه کرد:
1- فراهم آوردن فرصتهای بیشتر برای نوزاد به منظور گوش کردن به صداهای محیط فراهم شود.
2- گوشیهای هدست وتمام آنچیزی که به گوش نوزاد متصل میشوند تا صدا عبور کند هرگزاستفاده نشود.
3- محرکهای شنوایی باید در زمان کوتاه و کمتر از 55 dB باشند و باید در یک مسافت معقول از گوش نوزاد قرار بگیرند. ضبط صوت ها نباید به طورمداوم وبدون در نظر گرفتن محیط نوزاد پرخطر استفاده شوند.
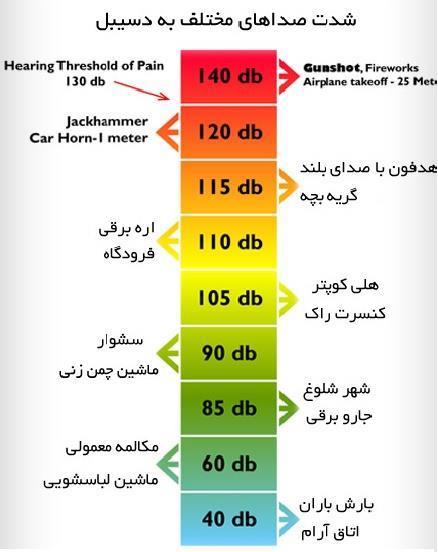
محرک شنوایی به صورت مکمل میتواند اگر نوزاد آرام و با خواب مناسب است استفاده شود، اما اگر نوزاد دچار استرس باشد باید سریعا قطع شود.
این مطلب ادامه دارد…((بخش سوم ماساژ تخصصی نوزاد))
بخش اول رابا کلیک بروی ماساز کاردرمانی درنوزادان نارس دانلود کنید
تذکر مهم قبل از انجام ماساژ جهت اطمینان از اجرای صحیح با کاردرمانگر مشورت کنید.
ماساژهایی که در فایل آموزش داده شده برای کودکان دوماه به بالا مناسب است. که این ماساژ برای:
1-برای دل درد(کولیک)
2-ماساژ دست( بازو) وپا
3-سر وصورت
4-تنه
**ماساژکاردرمانی در نوزدان نارس** بخش اول
♦♦ماساژنوزادان♦♦♦ بخش دوم
ترجمه وتنظیم
کاردرمانگر محمد مهدی خاتمی
آموزش یوگا برای نوزدان
انجام این ماساژ برای ایجاد آرامش درنوزادان همراه با خواندن شعروآهنگ انجام میشود که جلب توجه نوزاد به سمت مادر بیشترمیشود .در پایین صفحه دوکلیپ آموزشی برای شما قرا گرفته است.
🔔⭕️بروز رسانی 11آبان 97⭕️
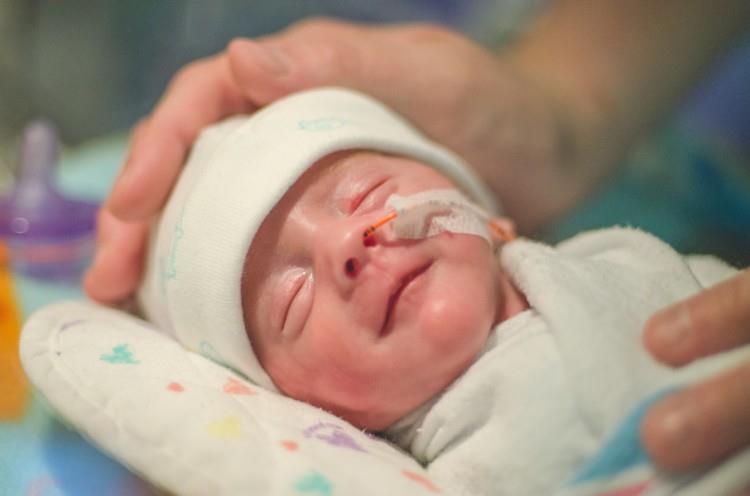
وزن کم هنگام تولد
طی چند سال گذشته، با کمک تجهیزات پیچیده پزشکی، نوزادان زودرس کوچکی که در دسته بالغ ها جا داده میشدند در حال حاضر شانس قوی برای زنده ماندن دارند، به هر حال، نوزادان با وزن پایین به احتمال بیشتر نقص های مادرزادی، اختلالات عصبی مانند فلج مغزی و تشنج، اختلالات دستگاه گوارش، و مشکلات تنفسی دارند. در گذشته، نوزادان کم وزن اغلب مرده و یا در هنگام زایمان یا بلافاصله پس از آن فوت میکردند. وزن کم هنوز هم عامل اصلی مرگ نوزادان است. نوزادان کم وزن در مقایسه با نوزادان با وزن طبیعی، تقریبا 40 برابر بیشتر شانس مرگ در طول 28 روز اول زندگی خود دارند، و نوزادان بسیار کم وزن بیش از 200 بار بیشتر شانس مرگ در این دوره را دارند.
تنفس باید با دستگاه تهویه انجام شود. زیرا ریه های نوزادان قادر به تنفس بدون کمک مکانیکی نیستند. با پیشرفت در تکنولوژی نرخ نوزادان زودرس زنده مانده در معرض خطر افزایش یافته است. نوزادان “زودرس” (از لحاظ فنی هر نوزاد متولد شده بعد از اوایل 3 هفتگی) اگر آنها کمتر از 2 پوند وزن داشته باشند در حدود 70 درصد شانس بقا دارند، 90٪ از نوزادان زودرس با وزن بین 2 و 3 پوند زنده میمانند.
مطالعه انجام شده با یک نمونه از 266 نوزاد در معرض خطر با نابالغی شدید نشان داد که در حدود یک سوم از جمعیت اختلال شنوایی یا مشکلات گفتار / زبان دارند. نوزادان دنیا آمده قبل از 37 هفتگی دوره بارداری کوتاه و نارس یا زودرس در نظر گرفته میشوند. از لحاظ تاریخی، نوزادان نارس با وزن کم تعریف میشدند. در اصل، نارس بودن و وزن کم هنگام تولد معمولا همزمان اند، به ویژه در میان نوزادان با وزن 1500 گرم یا کمتر در هنگام تولد (در حدود 3 پوند)، هر دو عامل موثر با افزایش مرگ و میر نوزادان و آمار مرگ و میر اند. جدا کردن کامل عوامل موثر با نارس بودن از آنانی که موثر بر وزن کم هنگام تولد اند دشوار است.

روش انجام معاینه:
١- بررسی نوزاد در زمان تولد و ۱ تا ۵ دقیقه بعد از تولد (آپگار) آپگار شامل موارد ذیل است :
• ظاهر نوزاد، نبض، میزان تحریک پذیری و اخم کردن، میزان فعالیت، و تنفس
وجود ندارد ضربان قلب تنقس تحریک پذیری | تون عضلانی
رنگ جمع امتیاز
روش ارزیابی آپگار
به عنوان راهنمایی برای پیش آگهی و نیاز به مشاهده نزدیک و مراقبت در اتاق زایمان و اتاق نگه داری نوزادان بیشترین کاربرد ثابت شده است
یک دقیقه، 5 دقیقه و 10 دقیقه پس از تولد نوزاد، پنج مشاهده استاندارد(ضربان قلب، تلاش تنفسی، تحریک پذیری رفلکس، تون عضلانی، و رنگ) مورد توجه هستند. امتیاز از 0-2 برای هر مشاهده بر اساس مقیاس نشان داده شده امتیاز کامل از 10، نوزاد را در بهترین شرایط ممکن نشان میدهد. امتیاز های پایین آپگار گرفته شده در 1 دقیقه و 5 دقیقه شاخصی از آسفیکسی و نشانه نیاز به تهویه کمکی است (American Academy of Pediatrics, 1986). امتیاز های در 5 و 10 دقیقه به طوردقیق ترنشان دهنده احتمال درگیری عصبی مانند فلج مغزی هستند. (Vaughan, McKay, & Behrman, 1979). احتمال دارد نوزادان نارس بیشتر از یک نوزاد کامل حملات anoxic را تجربه کنند. ممکن است نوزادان با امتیاز پایین آپگار و آنوکسیا در 1 دقیقه و 5 دقیقه پس از تولد سطوح پایین PL-L شریانی، کما، تشنج، یا نیاز برای احیا با اکسیژن از طریق ماسک یا لوله گذاری داشته باشد (Hegyi et aI., 1998).
جدول ارزیابی آپگار
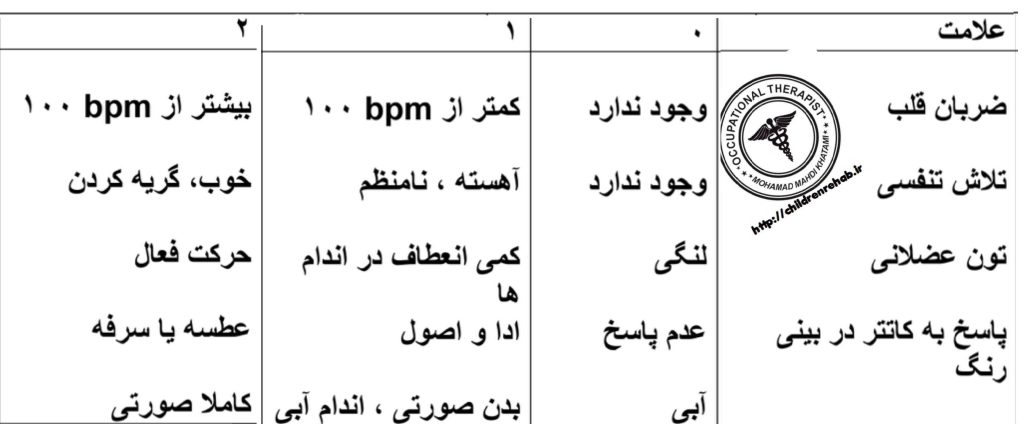
• میزان طبیعی آپگار ۷ تا ۱۰ است. :
قبل از تعیین آپگار باید نوزاد را گرم نمود
• میزان آپگار ۴ تا۷ در دقیقه اول، نیاز به دادن اکسیژن و خشک و گرم نمودن نوزاد دارد.
• میزان آپگار صفر تا ۴ نیاز به احیاء قلبی دارد.
• از دقیقه ۵ به بعد معاینه فیزیکی نوزاد شروع میشود.
• ارزیابی سن حاملگی برای پیش بینی مشکلات وابسته به سن لازم است.
• استفاده از روش دوبوویتس جهت ارزیابی نوزادان بالاتر از ۳۴ هفته و در عرض ۱۰ تا ۱۵ دقیقه انجام میشود و از روش بالا در جهت ارزیابی نوزادان نارس کمتر از ۳۴ هفته و نوزادان زیر ونتیلاتور و بد حال و در عرض ۳ تا ۴ دقیقه استفاده میشود.
معاینه نوزاد با روش سیستمیک و از سر تا پا
• ابتدا مشاهده ظاهر نوزاد از نظر اختلالات و ناهنجاریها و کشیدن دست به تمام قسمت های مختلف بدن از سر تا انگشتان • توجه به نوع پوزیشن نوزاد • شروع معاینه با سمع قلب و ریه و شکم (به دلیل آرامش نوزاد) و بعد بررسی رفلکسها (مختل کننده آرامش نوزاد)
معاینه سر
• توجه به ظاهر کلی، پوزیشن، فعالیت، گریه کردن، سطح هوشیاری نوزاد • اندازه دور سر معمولا ۱ / ۴ سطح بدن نوزاد را تشکیل میدهد. • اندازه گیری دور سر (میزان طبیعی ۱ + یا۱–35/5تا33/5) در غیر اینصورت احتمالا میکروسفالی و یا ماکروسفالی است.
• اندازه گیری دور سر نشانگر رشد جمجمه و محتویات آن است.
• در بدو تولد دور سر 4/1 قد و 3/1 وزن بدن
و در انتهای بلوغ دور سر 8/1 قد و10/1وزن بدن
ضعیت فونتانلها(ملاج) • معاینه فونتانل ها با دو انگشت از جلو به عقب انجام میگیرد.
• نوزادان ۸ تا ۶ فونتاتل در محل اتصال استخوانهای جمجمه دارند
• فونتانل ها : ۶ فونتانل (۱ فونتانل قدامی، ۱ فونتانل خلفي، و ۴ فونتانل پس سری)
• فونتانل قدامی یا ملاج بزرگ به شکل لوزی و اندازه5/2 سانتی متر و تا ۱۸ ماهگی بسته میشود.
• فونتانل خلفی به شکل مثلثی و اندازه ۰ / ۵ تا ۱ سانتی متر و در ۲ تا ۴ ماهگی بسته میشود. • فونتانل سوم بزرگ نشانگر تیروزمی ۲۱ است. و در نوزادان نارس هم دیده میشود.
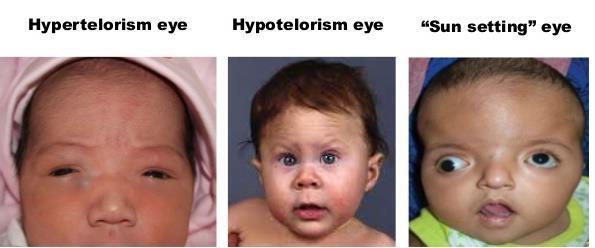
موقعیت چشمها
• توجه به چشم ها از نظر وجود عفونت و ترشح
• معمولا با بلند کردن و عقب و جلو بردن آرام نوزاد چشمهایش خود بخود باز میشوند.
• بررسی و معاینه چشمها از نظر: لوچی، گلوکوم مادرزادی، ترشح چرکی، خونریزی زیر ملتحمه اسکلرا و رتین
• توجه به دفورمیتی های چشم. فاصله بین دو چشم که باید به اندازه یک چشم باشد (در صورت فاصله بیشتر هیپرتلوریسم و در صورت فاصله کمتر هیپوتلوریسم)
• بررسی از نظر وجود نیستاگموس چند روزه و معاینه کیسه اشکی
• خونریزی شبکیه و خونریزی ملتهمه اگر وجود دارد نیاز به پیگیری بیشتری دارد.
• کاهش محرک های نوری برای حفظ سلامت چشم های نوزاد اهمیت دارد.
• ارزیابی بینائی از ۴ ماهگی ولی تطابق تا ۶ سالگی قابل انجام است
• در صورت آسیب به عصب زوج پنجم در اثر تروماهای زایمانی انحراف چشم به يکطرف ایجاد و در مدت ۳ تا ۴ هفته بدون درمان بهبود مییابد و در صورت آسیب به عصب زوج هفتم انحراف صورت به طرف مقابل ضایعه است .
• در صورت آسیب به عصب زوج هفتم مرکزی فقط دهان کج میشود و در صورت آسیب به عصب زوج هفتم محیطی علاوه بر کج شدن دهان چشمها باز میماند و بسته نمیشود و خطرناکتر است و قرنیه خشک میشود.
دستگاه عصبی عضلانی:
• بررسی رفلکسها شامل مکیدن، مورو، چنگ زدن، جستجو کردن و…
رفلکس ها:
•مکیدن (sucking)
•جستجو Rooting))
• تونیک گردن Tonic neck
•چنگ زدن Palmar grasp))
•در جا قدم زدن (Stepping)
•خزیدن Crawl) )
•گرفتن با پا (Plantar grasp)
•بابینسکی (Babinski) بعد از ۲ سالگی
• مورو (Moro) یا از جا پریدن (Startle) •
•و باز و بسته کردن چشمها(Blinking)پلک زدن
قرار دادن پاها (Placing)
• معاینه ستون فقرات با دو انگشت از ناحیه گردنی به حالت فشارنده تا ناحیه خاجی برای پیدا spina bif ida مخفی (فرو رفتگی در ستون فقرات)
• عدم عقب کشیدن یک اندام در زمان تحرک دردناک (بیحسی یا فلج)
• تغییر قیافه یا گریه کردن بدون کشیدن اندام به عقب (فلج حرکتی بیش از بیحسی)
• پاسخ به محرک دردناک و بدون تغییر قیافه یا گریه (ضایعات نخاعی)
• نبودن رفلکس پلک زدن در پاسخ به نور (نشانه کوری)
• فاقد پلک زدن در پاسخ به صدای بلند و تیز (کاهش شنوایی)
• فقدان رفلکس چنگ زدن بعد از ۴ ماهگی (نقص در عمل مغز)
• وجود دائمی دست مشت کرده بعد از ۲ماهگی (صدمه به سیستم عصبی)
• باز بودن ثابت و نزدیک شدن پا ها احتمال (پاراپلژی یا دیپلژی)
• ادامه پاسخ مورو بعد از ۴ ماهگی نشانه بیماری عصبی است.
• فقدان بویایی در عفونتهای تنفسی فوقانی، شکستگی قاعده جمجمه، ئيدرو سفالی و مننژیت چرکی
• عدم تقارن کام نرم و خشونت صدا (صدمه به عصب ۱۰ یا واگ)
• لرزش زبان (آسیب عصب ۱۲)
• فلج عضله ذوزنقه ای و استرنوما ستوئید (آسیب عصب ۱۱)
• هیپوتونی (ضایعات نیمکره های مغزی، مخچه، نخاع)
اختلال های تنفسی در کودکان با فلج مغزی
دو شکل از تنفس وجود دارد، یکی تنفس نباتی و دیگری تنفس گفتاری است. تنفس نباتی به وسیله تنفس تو دماغی (خیشومی) تقریبا با هر دم و بازدم صورت میگیرد. تنفس گفتاری به وسیله تنفس های دهانی با یک مرحله دم سریع و یک مرحله از بازدم طولانی توصیف میشود.تمامی انواع مشکلات تنفسی در میان کودکان با فلج مغزی به وسیله محققان و متخصصان کلینیک گزارش شده است؛ بیشتر این تفاوت هایی که ظاهر میشود، در ارتباط با عدم بلوغ سامانه ی عصبی مرکزی که تنظیم کننده مراکز تنفسی است است. برخی از کودکان ممکن است تأخیراتی را در تنفس نباتی و تنفس گفتاری به نوبت نشان دهند. در حالی که کودکان دیگر ممکن است قادر نباشند تنفس خود را تغییر دهند. تنفس ها هر دقیقه ممکن است ضعیف یا شدید شوند و برخی از این افراد میتوانند حرکات دم و بازدم متناوبی را نشان دهند و دارای تنفس مقابله ای هستند.برخی از اختلال های تنفسی در میان افراد با فلج مغزی در ارتباط با ماهیچه های داخلی است که مستقیم با غیر مستقیم با مراکز تنظیم کننده عصبی در ارتباط است. در میان نشانه های فلج کننده ممکن است ضعف ماهیچه های شکمی و تنفسی و مقدار کمی از حرکت دیافراگم ومشکلاتی در مسیر هوا منجر به حرکات غیر منظم در این زمینه باشد.
🎥ارزیابی تنفسی در کودکان
تنفس صحیح درکودکان امری مهم درمهارتهای گفتاری و فعالیت حرکتی وچابکی در کودکان محسوب میشود در اینجا به ارزیابی میپردازم.
کاردرمانی کودکان(دوبله فارسی)متخصص کاردرمانی
بخش اول ماساژ نوزادان((فیلم تمرینات کاردرمانی در نوزادان))
ویدیو اول
فیلم کاردرمانی نوزادان-ماساژ نوزاد(دوبله فارسی)
🎥ویدیودوم
پاکسازی راههای هوایی از ترشحات بینی در نوزادان(دوبله فارسی)

پاکسازی راههای هوایی از ترشحات بینی در نوزادان(دوبله فارسی)
ترجمه وتنظیم
کاردرمانگر محمد مهدی خاتمی
آموزش یوگای نوزادانآموزش یوگای نوزادان با توپ

